Descubre qué es la diabetes y cómo la diabetes afecta al cuerpo
- Juan Pablo Dovarganes Queipo

- Nov 21, 2022
- 9 min read
Updated: Oct 15, 2025
Revisado 21 de noviembre del 2022

El 14 de noviembre es la fecha en la que se celebra el Día Mundial de la Diabetes, con el propósito de aumentar el conocimiento y ayudar a la prevención de esta enfermedad. La diabetes es una de las enfermedades más importantes, no sólo en México, sino en el mundo. La Federación Internacional de la Diabetes calcula que 1 de cada 10 adultos en el mundo tiene diabetes. Esto significa que 537 millones de personas padecen esta enfermedad. México es de los países más azotados por la diabetes y la obesidad. Esta enfermedad es la principal causa de muerte en mujeres y la segunda causa de muerte en hombres. Aun siendo una enfermedad de lo más común, muchas no sabemos a ciencia cierta qué es la diabetes. Una proporción considerable de las personas, mujeres y hombres por igual, nos quedamos con la idea de que la diabetes es no poder comer azúcar. Que tiene algo de verdad, pero es una historia incompleta. La diabetes es una enfermedad supercompleja que afecta varios órganos del cuerpo. Por lo tanto, exploramos un poco sobre la diabetes para comprender mejor esta patología.
La diabetes es una condición crónica que afecta las funciones de cómo el cuerpo transforma la comida en energía para las células. Cuando comemos, nuestro sistema digestivo, que incluye la boca, el esófago, el estómago, el hígado, la vesícula, el páncreas y el intestino, se encargan de “romper” lo que consumimos en moléculas. Si lo piensas es algo bastante increíble transformar algo tan grande en algo tan pequeño como una molécula. Estas moléculas se dividen en diferentes tipos de nutrientes. Los principales nutrientes son los carbohidratos, las grasas y las proteínas, y cada uno de estos nutrientes tiene un rol en el cuerpo. Las grasas sirven para mantener la temperatura, guardar energía y hacer hormonas. Las proteínas sirven para construir las diferentes partes del cuerpo. Mientras que los carbohidratos son lo que las células usan para comer y conseguir su energía. La mayoría de lo que comemos es carbohidrato, que a partir de reacciones bioquímicas se transforma en glucosa, que es un tipo de azúcar. La glucosa entra a través del intestino en la sangre y esto eleva nuestra glucosa sanguínea. El páncreas tiene unas células especiales llamadas células beta, que cuando detectan glucosa empiezan a sacar insulina, una hormona cuyo trabajo es avisar a las células del cuerpo que hay azúcar y que es hora de comer. Las células al consumir el azúcar, bajan la glucosa en sangre.

En la diabetes puede pasar que no se produzca insulina o que las células no respondan a ésta. Si no hay insulina, las células no se enteran que hay glucosa en la sangre y no se la comen. En el otro caso, si hay insulina, pero las células del cuerpo deciden ya no responder, ocurre lo mismo que en el caso anterior, las células dejan el azúcar en la sangre y no se la comen. Esta es la principal diferencia entre los tipos de diabetes mellitus. En la diabetes mellitus tipo 1 no hay insulina. La diabetes mellitus tipo 1 es la más rara y le suele ocurrir a gente joven. Es lo que antes se conocía como diabetes infantil. En el caso de la diabetes mellitus tipo 1 , las células del sistema inmune se confunden y empiezan a atacar a las células beta del páncreas y las destruyen. Por esa razón deja de haber insulina. En el caso de la diabetes mellitus tipo 2, las células beta del páncreas si hacen insulina, pero el resto de las células no responden a ella. Se trata de un error de comunicación celular, ya que las células del cuerpo ya no reaccionan a la insulina. Dado que la diabetes mellitus tipo 2 es la más común, con el 90-95% de los casos de diabetes, ahondaremos más en ella.
¿Qué lleva a las células del cuerpo a no responder a la insulina? La realidad es que la respuesta es compleja y no del 100% entendida. Se dice que la diabetes es multifactorial porque muchas variables participan en su desarrollo. Por un lado, se habla de genes, que es material heredable. Todas heredamos la mitad de nuestra carga genética de mamá y la otra mitad de papá. Se han encontrado más de 130 variantes genéticas asociadas a la diabetes y de todas estas variantes sólo logran explicar el 15% de los casos. Cuando hablamos de genes en la diabetes, hablamos de fallas genéticas principalmente en las células beta del páncreas, las encargadas de producir insulina, y de las células del tejido adiposo, las células que guardan la grasa.

La obesidad causa que el tejido graso y las células beta no se comuniquen bien.
Con la obesidad nos referimos a variables ambientales. No nos volvemos obesas por arte de magia, la obesidad es causada por falta de ejercicio, exceso de energía (comer de más) y qué tipo de nutriente es el que más consumimos en nuestra comida. La obesidad, aunque no lo creas, es un estado proinflamatorio. Se ha visto que las células de la inflamación y sus moléculas aumentan con la obesidad. Esta inflamación ocasionada por la grasa causa disfunciones en las células del tejido graso y también afecta a las células que producen insulina. Finalmente, la obesidad causa que el cuerpo deje de usar azúcar, la comida preferida de las células, y empiece a utilizar grasa para suplir la energía de las células, pero esto causa que el azúcar se quede estancada en la sangre, ya que las células del cuerpo ya no la quieren consumir y prefieren comer grasa. La glucosa en sangre que permanece demasiado tiempo en ella conlleva a muchos problemas.
El azúcar que se queda fuera de las células empieza, con el tiempo, a hacer de las suyas. El azúcar nadando en la sangre es en realidad bastante tóxica y causa muchos cambios y problemas en el cuerpo. Antes de ver como el azúcar causa daños, debes saber un poco del sistema circulatorio. En nuestro cuerpo existen millones de vasos que transportan sangre. Unos son grandes, como las arterias y venas, mientras que otros son casi invisibles y sólo los puedes ver en un microscopio. Estos micro vasos se llaman capilares. La función de estos últimos es llevar oxígeno y nutrientes a las células de todo el cuerpo, y al mismo tiempo deben llevarse desechos y dióxido de carbono (CO2) de las células. Para funcionar bien, estos vasos deben estar abiertos y no tapados, imagínalos como un drenaje, quieres que esté libre para que fluya el agua. Bien, pues resulta que el azúcar daña a los capilares. Para empezar hace que ya no se sintetice una hormona llamada óxido nítrico (NO). El óxido nítrico hace que los capilares estén relajados y sin él, el capilar se empieza a cerrar. El azúcar también hace que el cuerpo secrete una molécula llamada PDGF, que causa que se produzcan demasiadas plaquetas, que son unos pedacitos de célula que ayudan a coagular la sangre cuando hay una lesión. Sin embargo, muchas plaquetas vuelven a la sangre en algo viscoso, en lugar de una sustancia líquida, y causan que se coagule la sangre dentro de los vasos haciendo un tapón. El azúcar en la sangre, además, reduce la formación de una molécula llamada plasmina, que se encarga de destruir coágulos. Finalmente, el azúcar se pega a las proteínas de la sangre y en vez de moverse bien, estas proteínas se vuelven muy pesadas y se atoran en los capilares. Todo esto junto causa que se obstruyan los capilares y la sangre no pueda moverse. Sin flujo de sangre, los órganos se empiezan a infartar y a sufrir de algo llamado isquemia, que es la falta de oxígeno. Esto conlleva a que los órganos del cuerpo comienzan a sufrir y sus células empiezan a morir.

Los tres órganos que más sufren en la diabetes son los riñones, los ojos y los nervios o sistema nervioso. Comencemos con los riñones. En estos órganos con forma de frijolito, existen unas células que se llaman podocitos. El trabajo de los podocitos es filtrar la sangre para que los desechos salgan por la orina. Con demasiada azúcar y los vasos tapados, los podocitos se mueren. La muerte de estas células causa que el riñón ya no filtre bien. En lugar de hacer bien su trabajo, el riñón empieza a tirar las proteínas por la orina. Esto finalmente lleva a falla renal, donde el riñón no se deshace de los desechos y tira las proteínas del cuerpo. La única cura se vuelve un trasplante. Ahora, veamos qué ocurre en los ojos. En los ojos existe una zona llamada retina, que tiene células que nos permiten ver, unas nos dejan ver colores y otras luz. Pues resulta que al taparse los capilares de este órgano, empieza a haber isquemia (falta de oxígeno) y el ojo inmediatamente se “asusta” y decide hacer nuevos vasos para nuevamente recibir oxígeno. El problema es que el ojo hace los nuevos vasos sobre la retina, así que se tapan las células que permiten la visión, por lo que provoca ceguera. Finalmente, hablemos de los nervios. La falta de sangre en los nervios causa que los nervios se infarten. Las células nerviosas son impresionantes, pero son bastante débiles. La falta de oxígeno o nutrientes las mata bastante rápido. Los vasos sanguíneos tapados causan que estos nervios se empiecen a destruir. Si se pierden los nervios pequeños, se pierde la habilidad de sentir dolor y temperatura. Cuando se dañan los nervios grandes, se pierde la habilidad del tacto y del movimiento. Podríamos pensar que perder la sensación de dolor no es tan malo, pero el dolor es necesario porque nos avisa que algo no está bien. Muchas veces la gente ni se entera que uno de sus pies se ha infectado porque no siente dolor y terminan perdiéndolo por amputación. Esto se conoce como pie diabético. Unos datos relacionados con este párrafo que te pueden sorprender, es que la diabetes es la principal causa de ceguera, la principal causa de pérdida renal y la principal causa de daño nervioso, venciendo a todas las demás enfermedades que afectan a estos órganos.
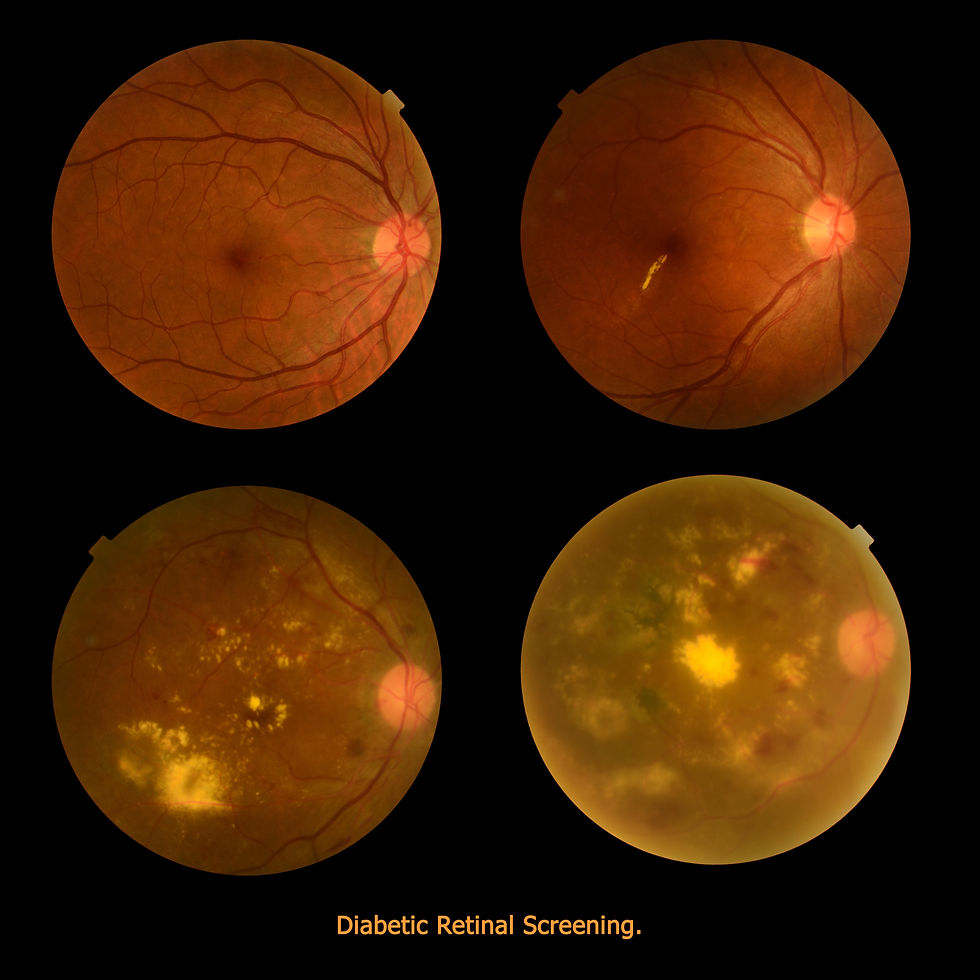
Un ejemplo: observa estas imágenes, lo que ves es el interior del ojo o lo que en medicina se llama el fondo de ojo. La primera es un ojo normal, en donde se ven los vasos normales, y si observas con detenimiento hay un punto negro, es la mácula, que es la parte de la retina que más nos deja ver. Las otras 3 imágenes son ojos enfermos, y como verás, se va degenerando el ojo. La última imagen muestra un ojo dónde ya todo está tapado por sangre, vasos y proteínas, ese ojo ya no puede ver.
Tanto si tienes diabetes como si intentas prevenirla, lo esencial está en los hábitos de vida. Lo primero es comer sano y elegir bien los nutrientes. Es mucho mejor comer calabaza verde, que papas fritas, pero eso ya lo sabes. Lo siguiente es que te mantengas en tu peso correcto. Para saber si estás en tu peso, puedes usar una calculadora de BMI para conocer tu índice de masa corporal. Lo que requieres como medida de prevención es estar en peso normal, no en sobrepeso ni en obesidad y tampoco quieres estar en infrapeso, el cuerpo necesita nutrientes y una necesita disfrutar. El infrapeso, aunque no lo creas, también causa problemas con el azúcar y la insulina porque ante la falta de azúcar el tejido graso libera toda la grasa y daña a los órganos. Finalmente, debes hacer ejercicio. Y no, no tienes que dejar el alma en el gimnasio, ni correr un maratón. La Asociación Americana del Corazón recomienda hacer 150 minutos de ejercicio moderado a la semana. Si analizas esta cifra, te darás cuenta que por día no tienes que hacer ni siquiera 30 minutos. No obstante, para mayor beneficio esta asociación recomienda 300 minutos a la semana, lo que equivale a 5 horas de ejercicio a la semana o 43 minutos de ejercicio por día. También puede valer la pena hacerse un análisis genético para que conozcas tus genes relacionados a la obesidad y al ejercicio, como el que se realiza en Predilab. Para terminar, tu mejor guía en la prevención y tratamiento de la diabetes es una nutrióloga. Ella te ayudará a hacer planes alimenticios para prevenir y planes especiales para tus necesidades si ya tienes diabetes. Igualmente te ayudará a saber qué ejercicios te conviene realizar, ya que también saben mucho de la fisiología del ejercicio.

Referencias
American Heart Association. (2018, April 18). American Heart Association recommendations for physical activity in adults and kids. www.heart.org. Retrieved November 11, 2021, from https://www.heart.org/en/healthy-living/fitness/fitness-basics/aha-recs-for-physical-activity-in-adults.
Daryabor, G., Atashzar, M. R., Kabelitz, D., Meri, S., & Kalantar, K. (2020). The Effects of Type 2 Diabetes Mellitus on Organ Metabolism and the Immune System. Frontiers in immunology, 11, 1582. https://doi.org/10.3389/fimmu.2020.01582
Instituto Nacional de Salud Pública. (n.d.). Diabetes en México. Instituto Nacional de Salud Pública. Retrieved November 10, 2021, from https://www.insp.mx/avisos/3652-diabetes-en-mexico.html.
International Diabetes Federation. (n.d.). Access to diabetes care: If not now, when? World Diabetes Day. Retrieved November 10, 2021, from https://worlddiabetesday.org/.
Kahn, S. E., Cooper, M. E., & Del Prato, S. (2014). Pathophysiology and treatment of type 2 diabetes: perspectives on the past, present, and future. Lancet (London, England), 383(9922), 1068–1083. https://doi.org/10.1016/S0140-6736(13)62154-6
Melmed, S., Auchus, R. J., Goldfine, A. B., Koenig, R. J., & Rosen, C. J. (2020). Williams Textbook of Endocrinology. Elsevier.
Sapra A, Bhandari P. Diabetes Mellitus. [Updated 2021 Sep 18]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2021 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK551501/
Skyler, J. S., Bakris, G. L., Bonifacio, E., Darsow, T., Eckel, R. H., Groop, L., Groop, P. H., Handelsman, Y., Insel, R. A., Mathieu, C., McElvaine, A. T., Palmer, J. P., Pugliese, A., Schatz, D. A., Sosenko, J. M., Wilding, J. P., & Ratner, R. E. (2017). Differentiation of Diabetes by Pathophysiology, Natural History, and Prognosis. Diabetes, 66(2), 241–255. https://doi.org/10.2337/db16-0806
%202%20naranjas-01.png)



Comments